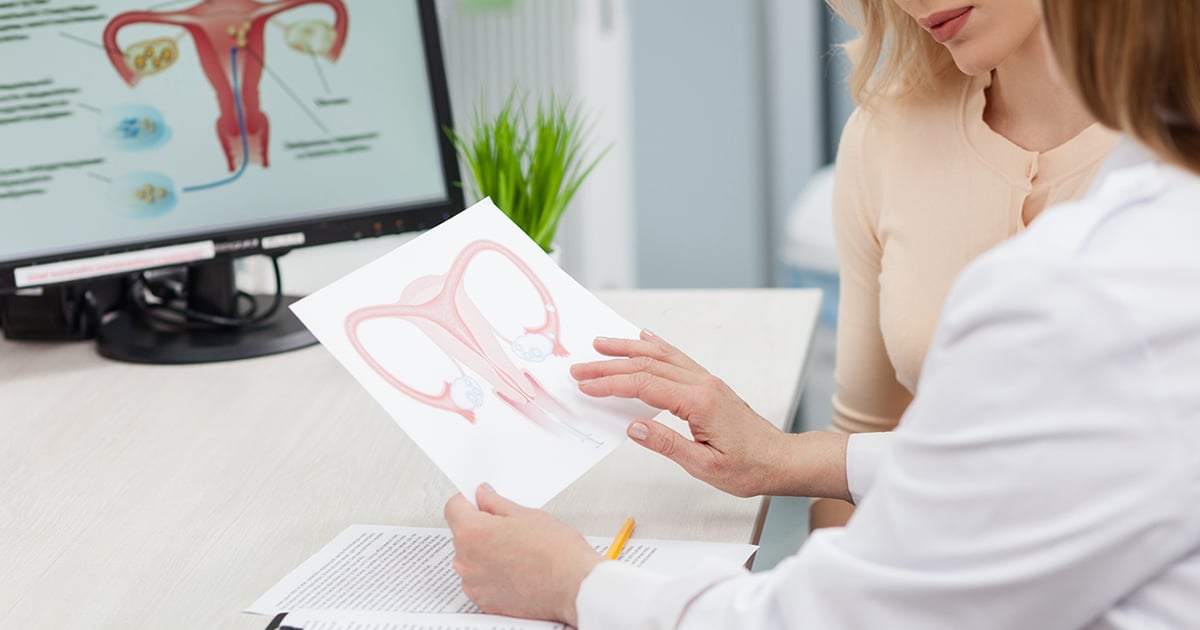
كيف تشخَّص سرطانات أمراض النساء؟
مقال: د. ناوشين يعقوب – استشاري أول في علم الأمراض. د. إكرام بورني – استشاري أول في طب الأورام ورئيس برنامج سرطانات أمراض النساء.
ترجمة: طيف بنت منذر بن محمد عتيق
إدارة السرطانات النسائية عبر سلسلة الرعاية – الجزء 3
هذه المقالة الثالثة من سلسلة عدة مقالات بهدف زيادة الوعي حول سرطانات الجهاز التناسلي للأنثى. يمكن الرجوع لمقالة إدارة السرطان عبر سلسلة الرعاية المستمرة من الوقاية والكشف المبكر والتشخيص والعلاج وإدارة الأعراض من خلال البقاء على قيد الحياة. تتناول هذه المقالة تشخيص السرطانات النسائية.
تشخيص السرطانات النسائية
يُشخَّص أي سرطان من خلال مادة الخزعة، ويتم أخذ الخزعة من النسيج أو العضو الذي يشتبه بوجود السرطان فيه، ومن ثم يتم معالجة مادة الخزعة وإخضاعها للفحص تحت المجهر. لا توفِّر الخزعة التشخيص فقط، وإنما تخبر الطبيب المعالج عن عدة مُحددات مهمة ذات صلة بالعناية الطبية، مثل نوع السرطان، درجته، نسبة التمايز، والسلوك البيولوجي المحتمل للورم، أي النمو البطيء أوالتقدم السريع، والعوامل التنبؤية. وتشير العوامل التنبؤية إلى سمات تساعد في التنبوء باحتمالية مسار المرض.
بخلاف التشخيص والوصف المجهري للسرطان، في الآونة الأخيرة، تعمل الدراسات الجزيئية على عملية التشخيص الكلية أيضًا، والفحوصات الجزيئية ليست متوفرة بصورة روتينية في جميع المختبرات وتتطلب خبرات ومعدات وموارد خاصة، ويتم استخدام أنسجة المرضى أو الدم للدراسات الجزيئية. نادرًا ما تُستخدم الاختبارات الجزيئية “لتحديد” تشخيص السرطان، ولكنها تساعد في تأكيد النوع الفرعي للسرطان وتحديد عوامل التنبوء، ومؤخرًا تحديد “الأهداف” في الخلايا السرطانية، ويمكن استخدام العلاج المُحدَّد المضاد للسرطان ضدها. يطلق أحيانًا على التشخيص المركب وعلامات التنبؤ اسم “المؤشرات الحيوية”، ولا توفر جميع الأورام أهدافًا ولكن يمكن لعدد كبير من المريضات المصابات بسرطان النساء الاستفادة من العلاج المستهدف بناءً على السمات الجزيئية.
فيما يلي نصف طرق الحصول على الخزعة، وطرق إمكانية استخدام المجهر لتحديد التشخيص، والاختبارات الجزيئية لسرطانات النساء الشائعة.
سرطان عنق الرحم:
قد تحتاج النساء المصابات بعلامات وأعراض سرطان الرحم أو النساء اللاتي خضعن لاختبار عنق الرحم غير الطبيعي أو اختبار فيروس الورم الحليمي البشري(HPV) إلى اختبار تشخيصي. قد يتم أخذ الخزعة من عنق الرحم في قسم العيادات الخارجية أو في غرفة العمليات. في العيادات الخارجية يُجرى اختبار منظار المهبل لفحص عنق الرحم وأخذ الخزعة من المناطق ذات المظهر غير الطبيعي، في غرفة العمليات يُجرى الفحص تحت التخدير ويتم أخذ الخزعة، وقد يقرر دكتور سرطانات أمراض النساء أخذ الخزعة من خلال إحدى التقنيات المختلفة:
خزعة بالثقب: يتم أخذ عينة صغيرة من نسيج عنق الرحم بواسطة أداة حادة.
كشط باطن عنق الرحم: يتضمن الإجراء كشط عينة صغيرة من نسيج قناة عنق الرحم باستخدام مكشطة.
إجراء الاستئصال الجراحي الكهربائي العروي (LEEP): يتم استخدام حلقة من السلك الكهربائي لقطع قطعة رفيعة مستديرة من نسيج عنق الرحم.
خزعة مخروطية: يتم إزالة قطعة صغيرة مخروطية من عنق الرحم.
هناك نوعان أساسيان من سرطان عنق الرحم: سرطان الخلية الحرشفية (نحو 70%) والسرطان الغدي (نحو 25%)، وعلى الرغم من معاملتهم بطريقة متشابهة فمن المهم تحديد النوع الفرعي للسرطان. يُحدِّد التشخيص على المظهر المورفولوجي للورم باستخدام بقع الهيماتوكسيلين واليوزين، وتُجرى المزيد من الاختبارات باستخدام الكيمياء النسيجية المناعية، تتضمن: p16 (لدراسة علاقة السرطان مع فيروس الورم الحليمي البشري (HPV)) وPD-1 وPDL-1 لتقييم النتيجة الإيجابية المشتركة (CPS) ورؤية إذا كانت المريضة ستستفيد من إضافة عامل مستهدف إلى العلاج الكيميائي القياسي السام للخلايا. يضم الاختبار الجزيئي دراسة العبء الطفري للورم (TMB) باستخدام اختبار يسمى تسلسل الجيل التالي (NGS)، أما في سرطان انتكاسات عنق الرحم فيستخدم NGS لتقديم الملف الجيني المتكامل لدراسة التغيرات المستهدفة في الجينوم.
سرطان بطانة الرحم:
تخضعن النساء المصابات بعلامات وأعراض سرطان بطانة الرحم لأخذ الخزعة، إما في العيادات الخارجية باستخدام منظار الرحم وإما في غرفة العمليات باستخدام التوسيع والكشط (D&C). يتم إجراء D&C تحت التخدير ويساعد أيضا في إزالة عينة من نسيج الرحم. أثناء تنظير الرحم يُدخِل الدكتور أنبوبًا رقيقًا ومرنًا مع ضوء عليه من خلال عنق الرحم إلى المهبل والرحم، غالبا ما ينتج عن D&C وفرة في العينة مقارنةً بخزعة منظار الرحم.
هناك نوعان أساسيان لسرطان بطانة الرحم: السرطان الغدي (أكثر من 95%)، وساركوما الرحم (2-5% من جميع سرطانات الرحم)، ويتم معاملة السرطانين بطريقة مختلفة ومن ثمَّ من المهم التمييز بينهما. يصنف السرطان الغدي للرحم إلى نوعين فرعيين رئيسيين: بطانة الرحم (ويسمى أيضًا النوع الأول)، أو السرطان المصلي أو الساركوما السرطانية (ويسمى أيضًا النوع الثاني). يُأُسس التشخيص على المظهر المورفولوجي للورم باستخدام بقع الهيماتوكسيلين واليوزين، ويتم إجراء مزيد من الاختبارات باستخدام الكيمياء النسيجية المناعية، تشمل دراسة: بروتينات إصلاح عدم التطابق (MMR)، والتعبير عن مستقبل الإستروجين (ER) ومستقبل البروجسترون (PgR) وHer-2/neu؛ جميع هذه الاختبارات قد تساعد في تحديد العلاج اللاحق لاسيما إذا كان المرض منتقلًا أو نتيجة انتكاسة. إضافة إلى ذلك، يُقدم المختبر تقريرًا عن بقع P53 أيضًا التي لها أهمية تنبؤية، ويجب أن يؤدي فقدان تعبير بروتين MMR في الكيمياء النسيجية المناعية إلى طلب الطبيب اختبارًا جزيئيًّا يسمى عدم استقرار الميكروستاتيليت (MSI)، كما يتم إجراء اختبار جزيئي آخر باستخدام NGS خصيصًا لرؤية طفرة القطب التي لها أهمية تنبؤية.
نحو 5-6% من المريضات المصابات بسرطان بطانة الرحم لهن تاريخ عائلي في الرحم أو القولون أو سرطان الثدي، وقد يحتجن إلى المزيد من اختبارات الدم لمعرفة إن كانت الطفرة في جيناتهن (طفرة الخط الجرثومي) قد تهيئ أقاربهن المقربين إلى تطوّر أحد هذه السرطانات.
سرطان المبيض:
يمكن تصنيف سرطان المبيض عامةً كما يلي:
- سرطان المبيض الظهاري (90% من جميع سرطانات المبيض)
- أورام الخلايا الجرثومية في المبيض (عادةً في الأفراد الشباب)
- انسداد الوتر الجنسي (2-4% من جميع سرطانات المبيض)
- نقائل إلى المبيض (ويسمى أيضًا أورامkruknnberg )
هناك طريقتان عامةً لتحديد التشخيص في المريضة المشتبه بإصابتها بسرطان المبيض الظهاري، إذ يمكن أن تؤدي خزعة موجهة بالموجات فوق الصوتية من ترسب في البطن (عادة فوق الثرب) تحت تخدير موضعي إلى نتائج، ووفقًا لذلك من الممكن التخطيط للعلاج اللاحق. عوضًا عن ذلك، في المريضات اللاتي يشتبه بشدة بإصابتهن بسرطان المبيض (مثلاً المريضات المصابات بمستويات عالية من مصل CA 125 أو اللاتي يعانين من أعراض سرطان المبيض ولهن تاريخ عائلي قوي من سرطان الثدي أو سرطان المبيض) واللاتي هن قابلات للجراحة، فيتم إزالة كل من المبيضين والرحم مع أي ورم آخر ظاهر (عملية تصغير) ويمكن تحديد التشخيص من مادة الورم المستأصلة.
يُأسس التشخيص على المظهر المورفولوجي للورم باستخدام بقع الهيماتوكسيلين واليوزين، ويتم إجراء المزيد من الاختبارات باستخدام الكيمياء النسيجية المناعية، ويشمل ذلك دراسة بروتين p53 الذي له أهمية تنبؤية. نحو 15-20% من المريضات المصابات بسرطان المبيض قد يصبن بالطفرة في جينات BRCA1 أو BRCA2 ويتم دراستها باستخدام NGS، وثمة اختبار آخر يُجرى باستخدام NGS يسمى نقص إعادة التركيب المتماثل. يساعد الاختباران في تحديد مسار العلاج واختيار العوامل إضافة إلى العلاج الكيميائي الروتيني.
إضافة إلى ذلك، فإن نحو 5-6% من المريضات المصابات بسرطان المبيض لهن تاريخ عائلي في سرطان الثدي أو سرطان المبيض وقد يحتجن إلى المزيد من اختبارات الدم لمعرفة ما إن كانت الطفرة في جيناتهن (طفرة الخط الجرثومي) قد تهيئ أقاربهن المقربين إلى تطور أحد هذه السرطانات.